Indice Anterior Siguiente
Revista de Ciencias Médicas La Habana 2015; 21(suplementario)
ARTÍCULO ORIGINAL
Factores que predisponen al debut de la diabetes mellitus tipo 1 en la edad pediátrica.
Predisposing factors in the beginning of diabetes mellitus type 1 in pediatric age
Asney Díaz Sánchez,I Yipsi Pérez Ortega,II Amaiki Ones Fraga,III Juliette Navarrete Cabrera,IV
IEspecialista de II grado en Pediatría y de I grado en Medicina General Integral. Máster en Atención Integral al Niño. Investigador Agregado. Profesor Auxiliar. Hospital General Docente ¨Aleida Fernández Chardiet¨. Güines, Mayabeque, Cuba. Correo electrónico: asneydiaz@infomed.sld.cu
IIEspecialista de I grado en Medicina General Integral y en Endocrinología. Profesor Instructor. Hospital General Docente ¨Aleida Fernández Chardiet¨. Güines, Mayabeque, Cuba. Correo electrónico: asneydiaz@infomed.sld.cu
IIILicenciada en Imagenología. Profesora Instructora. Hospital General Docente Aleida Fernández. Güines, Mayabeque, Cuba. Correo electrónico: asneydiaz@infomed.sld.cu
IVEspecialista de I grado en Endocrinología y Medicina General Integral. Máster en Atención Integral al niño. Investigador Agregado. Profesora Instructora. Instituto Nacional de Endocrinología. La Habana, Cuba. Correo electrónico: julliete.navarrete@infomed.sld.cu
RESUMEN
Introducción: la diabetes mellitus tipo 1 es un síndrome heterogéneo que se caracteriza por hiperglucemia crónica de origen multifactorial.
Objetivo: Identificar los factores que predisponen al debut de la diabetes mellitus tipo 1.
Método: se realizó un estudio descriptivo, retrospectivo con un diseño multicéntrico provincial. La muestra estuvo constituido por los 58 niños y adolescentes con diabetes mellitus tipo 1 menores de 15 años de edad en la provincia Mayabeque, entre 1ro de enero del 2011 y el 31 de diciembre del año 2013. Se estudiaron: duración de la lactancia materna exclusiva, antecedentes patológicos familiares de diabetes mellitus tipo 1 y tipo 2, factores desencadenantes y variación estacional. Se utilizaron técnicas estadísticas como el análisis de frecuencias relativas (cálculo de porcientos) con precisión del 95%. Para estimar el grado de completamiento se utilizó el método captura –marca- recaptura.
Resultados: el 96.6 % lactó menos de 5 meses o no lactaron. Los antecedentes patológicos familiares de primera línea de DM tipo 1 y 2 se encontraron en 8 pacientes. Entre los factores desencadenantes, predominaron los procesos infecciosos virales, de ellos las enfermedades respiratorias agudas con un 58.3%. Se observó un predominio en el diagnóstico de la enfermedad en los meses de invierno
Conclusiones: en la provincia Mayabeque el porcentaje de pacientes con lactancia materna exclusiva hasta los seis meses y antecedentes familiares de diabetes mellitus fue bajo, con predominio de los procesos infecciosos virales como factor desencadenante y el inicio de la enfermedad en los meses de invierno.
Palabras clave: diabetes mellitus, factores predisponentes, niños.
ABSTRACT
Introduction: diabetes mellitus type 1 is a heterogeneous syndrome characterized by chronic hyperglycemia of multifactorial origin.
Objective: to identify the predisposing factors in the beginning of diabetes mellitus type 1 in Mayabeque
Methods: a retrospective descriptive study was carried out with a multi-center provincial design. The sample was formed by 58 children and adolescents with diabetes mellitus type 1 younger than 15 years old in Mayabeque province, between January 1st 2011 and December 31st, 2013. Time of exclusive breast feeding, positive family history of diabetes mellitus type 1 and 2, triggering factors and station variation were studied. Statistical techniques were used such as analysis of relative frequencies (calculations of percentage) with a precision of 95%. To estimate the completing degree a capture-mark-recapture was used.
Results: the 96.6 % breastfed less than de 5 months or did not breastfeed. 8 patients had positive family histories of first line diabetes mellitus type 1 and 2, taking into consideration the triggering factors, the viral infectious processes prevailed and from them, acute respiratory diseases with a 58.3%. A predominance of the diagnosis of the disease was observed during the winter months.
Conclusions: in Mayabeque province the percentage of patients with exclusive breast feeding until 6 months old and positive family history of diabetes mellitus was low, with predominance of viral infectious diseases as a triggering factor and the beginning of the disease in the winter months.
Keywords: diabetes mellitus, causality, child.
INTRODUCCIÓN
La diabetes mellitus tipo 1 (DM1) es un síndrome heterogéneo que se caracteriza por hiperglucemia crónica de origen multifactorial, como consecuencia de una alteración en la secreción y/o acción de la insulina, con repercusión en el metabolismo de los carbohidratos, lípidos y proteínas y que desarrolla a corto plazo complicaciones agudas, amenazantes para la vida, y a largo plazo complicaciones crónicas.1
En la DM1 la deficiencia absoluta de insulina es la principal característica, y el componente de autoinmunidad es el evento central de su base etiopatogénica. Está bien establecido que la DM1, es una enfermedad autoinmune, multifactorial, T-dependiente, poligénica, restringida al complejo de histocompatibilidad mayor (antígenos leucocitarios humanos abreviados HLA por sus siglas en inglés) el cual confiere la susceptibilidad para la aparición de esta enfermedad, que es desencadenada por agentes ambientales (tóxicos, virales y hábitos dietéticos). Los autoanticuerpos anti célula beta se detectan en más del 90 % de los pacientes que debutan con DM1, sin embargo, hoy se sabe que estos marcadores también pueden estar presentes en 4 a 5% de los pacientes con diabetes mellitus type 2 (DM2).1,2
En líneas generales, la incidencia es mayor en poblaciones de origen europeo y caucásico, incluyendo países de Europa, Estados Unidos y Canadá. Otros países con alto porcentaje de población caucásica tienen la incidencia más alta de sus respectivas regiones, tales como Argentina y Uruguay en América del Sur y Australia y Nueva Zelandia en el Pacífico Occidental. Por otra parte, la incidencia es baja en países con una proporción elevada de otros grupos étnicos, tales como México, Perú y China.3
En Cuba, 375.000 personas están diagnosticadas como diabéticas, de ellos cerca de 300.000 son del tipo 2, muy relacionado con la edad avanzada, mientras que la DM1 aqueja fundamentalmente a personas más jóvenes. Las tasas de prevalencia de DM1 en el 2011 en los grupos de 1-4, 5-9 y 10-14 años es de 0,2; 0,6 y 1,3 por cada 1000 habitantes, respectivamente.4
Cuba creó el Programa de Registro de Niños Diabéticos (DIABCUBA) en 1979. El mismo, junto a los que se realizan en el resto del mundo, contribuye a establecer hipótesis en relación con factores asociados al comienzo de la DM en menores de 15 años y a la planificación de recursos para la atención de estas personas.4
El incremento de las tasas en Cuba es provocado por una combinación de factores genéticos y ambientales, dentro de los que se encuentran el poco tiempo de lactancia materna exclusiva y las infecciones virales. Merecen especial interés la dieta que tiene los niños de hoy donde la comida chatarra junto a los malos hábitos higiénicos dietéticos y la tendencia creciente al sobrepeso u obesidad de la población pediátrica constituyen factores etiopatogénicos que pudieran con una estrategia preventiva ser modificados, no así los factores genéticos.4
La actual situación mundial y nacional constituye la motivación para realizar esta investigación con el objetivo de identificar los factores que predisponen al debut de la diabetes mellitus tipo 1 en la provincia Mayabeque.
MÉTODOS
Se realizó una investigación descriptiva- retrospectiva con un diseño multicéntrico provincial.
Muestra: estuvo constituido por el total de niños y adolescentes (n=58) con el diagnóstico de DM1 menores de 15 años de edad que debutaron en la provincia Mayabeque, en el período comprendido entre 1ro de enero del 2011 hasta el 31 de diciembre del año 2013.
Criterios de inclusión: diagnóstico reciente de diabetes mellitus tipo 1 según la OMS, edad menor de 15 años y no tener residencia permanente en la provincia Mayabeque.
Criterios de exclusión: no estar de acuerdo en participar en la investigación.
Para efectuar la investigación fue imprescindible la cooperación de los endocrinólogos y pediatras en función de endocrinología que brindan su asistencia médica a niños y adolescentes diabéticos en la provincia La Habana, debido a que en Mayabeque hasta la fecha no existe ningún servicio o sala donde se puedan ingresar pacientes diabéticos en su debut. Cada uno de estos especialistas aportó la relación que posee de sus pacientes con diagnóstico de DM1 pertenecientes a la provincia Mayabeque.
Los autores de la investigación, previa autorización del jefe de servicio de endocrinología del centro en cuestión, así como de la dirección, revisaron las historias clínicas de cada paciente que cumplía con los criterios de inclusión. Los datos de interés se vaciaron hacia una planilla de recolección de datos.
Las variables que se tuvieron en cuenta fueron: duración de la lactancia materna exclusiva (LME), antecedentes patológicos familiares (APF) de DM tipo 1 y 2, factores desencadenantes y variación estacional.
Para el procesamiento de los datos, se utilizaron técnicas estadísticas como el análisis de frecuencias relativas (cálculo de porcientos). El programa estadístico utilizado fue el SPSS 16, 0 sobre Windows. El grado de precisión fue del 95%. Para la estimación del grado de completamiento se utilizó el método captura-marca-recaptura.
RESULTADOS
En la tabla No.1 se observa que 56 pacientes (96.6%) lactaron menos de 5 meses o no lactaron, el 10.3% no lactó en ningún momento y el 12,1% lactó menos de 1 mes y solo el 3.4% lactó más de 5 meses.
Tabla 1. Distribución según duración de la lactancia materna exclusiva (LME) Mayabeque. 2011-2013.
TIEMPO DE DURACIÓN |
No. |
% |
No LME |
6 |
10.3 |
< 1 mes |
7 |
12.1 |
1-2 meses y 29 días |
15 |
25.9 |
3 – 4 meses y 29 días |
28 |
48.3 |
5-6 meses y 29 días |
2 |
3.4 |
TOTAL |
58 |
100 |
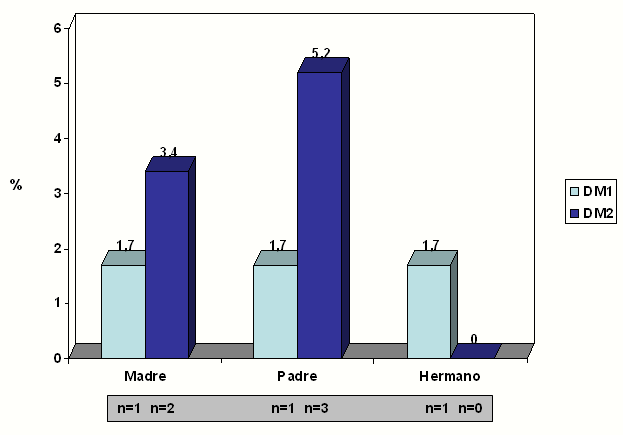
El gráfico 1 muestra los antecedentes patológicos familiares de primera línea de DM tipo 1 y 2. Se encontró que en solo 8 pacientes existía este antecedente. En relación a la madre con diabetes mellitus tipo 1 se presentó como antecedente en un solo caso, al igual que padres y hermanos (1.7%). La diabetes mellitus tipo 2 estuvo como antecedente más en los padres (5.2%).
Gráfico 1. Distribución de los pacientes con DM1 según antecedentes familiares de 1ra línea. Mayabeque. 2011-2013.
La tabla No.2 muestra que entre los factores desencadenantes, predominaron los procesos infecciosos virales, de los cuales las enfermedades respiratorias agudas fueron las más importantes con un 58.3%, seguido por otras infecciones dentro de las que se incluyó la varicela, con un 11.1%. Ningún paciente presentó rubéola ni sarampión.
Tabla 2 Tipos de factores desencadenantes encontrados previo al diagnóstico de la enfermedad. Mayabeque. 2011-2013.
Factores Desencadenantes |
No. |
% |
Estrés físico o mental |
6 |
16.7 |
Procesos Infecciosos Virales
Hepatitis
Parotiditis
Meningoencefalitis
ERA
Varicela |
29
1
1
2
21
4 |
80.5
2.8
2.8
5.5
58.3
11.1 |
Medicamentos diabetógenos |
1 |
2.8 |
TOTAL |
36 |
100 |
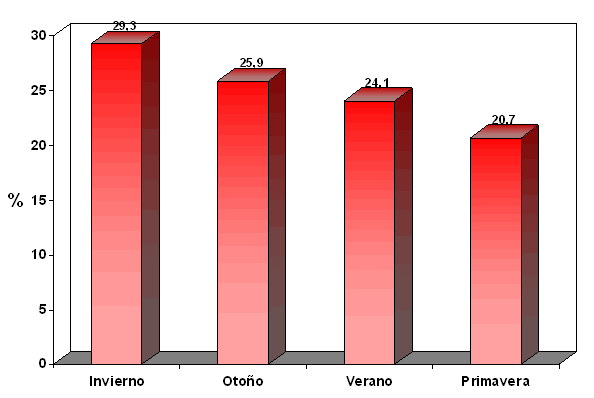
Respecto a la variación estacional, en el período estudiado se observó un predominio en el diagnóstico de la enfermedad en los meses de invierno para un 29,3%, otoño un 25,9 % respectivamente, mientras que es menor en verano 24,1% y primavera 20,7%.
Gráfico 2. Distribución de los pacientes con DM1 menores de 15 años de edad según variación estacional. Cuba. 2011-2013.
DISCUSIÓN
El vínculo entre leche de fórmula y DM1 es uno de los muchos hallazgos de investigaciones que sugieren que la lactancia materna podría influir retrasando o previniendo el desarrollo de diabetes, tanto en el bebé como en la madre.
En este sentido, la Academia de Medicina de la Lactancia de los Estados Unidos ha desarrollado una guía para controlar la hipoglucemia en el lactante recién nacido. Los estudios sugieren que la proteína de leche que se utiliza en la leche de fórmula podría aumentar el riesgo del bebé de desarrollar DM1. La leche de fórmula debería, por lo tanto, evitarse hasta donde sea posible, especialmente en bebés de madres con DM1.6
Varios estudios han vinculado la DM1 al uso precoz de leche de fórmula. Los investigadores creen que la proteína que se encuentra en la leche de vaca podría sensibilizar el sistema inmune en bebés vulnerables, generando un aumento del riesgo de DM1.5
La literatura describe en la etiopatogenia de la DM1, la exposición a distintos factores ambientales, señalándose entre ellos alimentos, toxinas, incorporación de la leche de vaca antes de los 4 meses de edad, los cuales pueden desencadenar el proceso destructivo de la célula beta pancreática y que solo el 28 % de los pacientes recibieron LME hasta los 4 meses de edad,7,8 lo cual coincide con esta investigación.
Otros autores,9 señalan una asociación significativa entre el tipo de lactancia antes de los 6 meses de edad y la DM1. La lactancia artificial resultó ser un factor de riesgo para la DM1, mientras que la lactancia materna exclusiva constituyó un factor protector.
En relación con los antecedentes familiares, se ha señalado que, aun cuando los familiares de primer grado de los individuos con DM1 tienen un riesgo relativo mayor que el de la población general para contraer la enfermedad, el 90 % de los casos se presenta en personas con una historia familiar negativa.4 En el presente estudio se encontró un resultado similar. Otros autores10 exponen que sólo el 9.3% de los casos estudiados tenían APF de DM. No obstante, en un reporte de otra investigación,11 se encontró un porcentaje significativamente mayor de antecedentes familiares de primer grado de DM1 y DM2 en los diabéticos en comparación con los controles. Estas diferencias no se observaron para los familiares de segundo o tercer grado.
Por el contrario, en otra investigación12 se demuestra en un estudio de casos (300 familias con al menos un niño diagnosticado de DM1) y control (381 familias sin ningún integrante con DM1), que la proporción de niños en el grupo de casos que tenían al menos un pariente fuera del núcleo familiar con diagnóstico de DM1 fue significativamente mayor con respecto a los controles (50.3 vs. 31.8%, P< 0.001).
En otro importante estudio que incluyó un total de 16,388 adultos encuestados entre 1999-2004, se presenta el riesgo familiar de DM basado en los antecedentes familiares de los adultos incluidos, y lo clasifican como promedio (un solo familiar de segundo grado o sin historia familiar de DM), moderado (un familiar de primer y de segundo grado con DM o sólo un familiar de primer grado o dos de segundo grado) o alto (al menos dos familiares de primer grado con DM o uno de primer grado y dos de segundo grado).13
En el estudio antes mencionado el 69.8% tenían riesgo familiar promedio, el 22,7% moderado y el 7,5% alto. La prevalencia de DM para cada grupo de riesgo fue del 5.9%, 14.8% y 30.0%, respectivamente. Las probabilidades de tener DM para los grupos con riesgo familiar moderado y alto fueron 2,3 y 5,5 veces mayor respecto a aquellos con riesgo promedio.13
En otro reporte muy interesante14 se demuestra que los pacientes con historia familiar de DM1 y DM2 se asocian con una mayor prevalencia de anticuerpos GAD (descarboxilasa del ácido glutámico) y genotipos de riesgo HLA-DQB1, en comparación con aquellos con historia familiar solamente de DM2.
Los factores ambientales influyeron en el debut de esta enfermedad, de los cuales la gran mayoría fueron procesos infecciosos virales.
Es conocido que la conjugación de factores genéticos y ambientales son elementos fundamentales para el desarrollo de la DM 1. Se afirma que ha existido un incremento rápido en la incidencia de la DM1 en muchos países europeos en las últimas décadas, y que este incremento no se puede explicar por la susceptibilidad genética, sino que la presencia de factores ambientales es una explicación más plausible.14,15
Diferentes estudios experimentales indican que existen componentes nutricionales, químicos, virus, toxinas, drogas que presentan un efecto diabetogénico, y la mayoría de ellos afectan a la célula beta a través de mecanismos autoinmunes o directamente.14 Algunos de los virus que se han relacionado con la DM1 en humanos son el virus de la rubéola, de la parotiditis, coxsackie b, citomegalovirus, Epstein-Barr, varicela, herpes zóster y rotavirus.16
En Cuba la primera evidencia de una asociación entre la infección por echovirus 30 con la presencia de pancreatitis autoinmune y DM tipo 1 en una niña de 12 años, después de una infección enteral.17
Las enfermedades respiratorias agudas de etiología viral son las más frecuentes, seguido de la varicela, aunque no se dispuso de un grupo control para verificar la influencia de estos factores en la aparición de la DM 1. Estos resultados son semejantes a los obtenidos en un estudio epidemiológico efectuado en Bajadoz,18 donde el 54,6 % de los pacientes presentaron antecedentes de procesos infecciosos, con predominio de las faringoamigdalitis y las otitis; la varicela estuvo presente en el 12,5 % de los casos.
Respecto a la variación estacional, en el presente estudio se encontró un predominio de DM1 en los meses de invierno y otoño, es decir, se encontró cierta estacionalidad a pesar de no ser el clima de Cuba el mejor exponente de las 4 estaciones del año.
Se plantea que se ha registrado una cierta estacionalidad en el comienzo en numerosos estudios llevados a cabo en el hemisferio norte y en algunos realizados en el hemisferio sur, con un pico de nuevos casos en invierno, característica observada en ambos sexos y en todos los grandes grupos de edades, siendo más pronunciada en aquellos países con diferencias marcadas entre las temperaturas de invierno y verano.19
Este resultado coincide con el primer registro realizado en Cuba20 que refiere un predominio al diagnóstico de la enfermedad en los meses de diciembre a febrero.
Se concluye que en la provincia Mayabeque el porcentaje de pacientes con lactancia materna exclusiva hasta los seis meses y antecedentes familiares de DM fue bajo, con predominio de los procesos infecciosos virales como factor desencadenante y el inicio de la enfermedad en los meses de invierno.
REFERENCIAS BIBLIOGRÁFICAS
- Carvajal Martínez F, Piñeiro Lamás R, Esteves Montesino T, Gómez Rodríguez E, Rode Cabrera E. Diabetes. En: Torres de la Montejo E, Gonzáles Posada EJP, 3ed. Pediatría. La Habana: Ciencias Médicas; 2010. p. 2546-579.
- García de Blanco M, Merino G, Maulino N, Coromoto Méndez N. Diabetes mellitus en niños y adolescentes. Rev Venez Endocrinol Metab [Internet]. 2012 [citado 2 Jun 2014];10(1). Disponible en: http://www.scielo.org.ve/scielo.php?pid=S169031102012000400004&script=sci_arttext
- Vehik K, Dabelea D. The changing epidemiology of type 1 diabetes: why is it going through the roof? Diabetes Metab Res Rev. 2011;27(1):3-13.
- Oficina Nacional de Estadísticas e Información del MINSAP. Anuario Estadístico de Cuba 2010. La Habana: Ecimed; 2010.
- Stuebe A. Lactancia y diabetes: beneficios y necesidades especiales. Diabetes Voice [Internet]. 2012 [citado 2 Jun 2014];52(1). Disponible en: http://www.idf.org/sites/default/files/attachments/article_489_es.pdf
- Peng H, Hagopian W. Environmental factors in the development of Type 1 diabetes. Rev Endocr Metab Disord. 2006;7(3):149-62.
- Simpson M. Mucosal immunity and type 1 diabetes: looking at the horizon beyond cow’s milk. Pediatric Diabetes [Internet]. 2008 [citado 2 Jun 2014];9(5). Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3687797/
- Medina FE, Guerra Y, Gutiérrez A. Comportamiento epidemiológico de la diabetes mellitus tipo 1 en la provincia de Camagüey 1993-2002. Revista Electrónica Ciencias Holguín [Internet]. 2004 [citado 2 Jun 2014];3. Disponible en: http://www.ciencias.holguin.cu/index.php/cienciasholguin/article/viewFile/275/149
- Padilla Ygreda J, Pendavis Pflucker M, Pimentel Uubillus M, Pinedo Revilla C, Ponce Collantes C, Rondón Requena E. Diabetes mellitas 1 y lactancia artificial antes del 6to mes de vida. Pediatrica [Internet]. 2006 [citado 2 Jun 2014];8(1). Disponible en: http://sisbib.unmsm.edu.pe/bvrevistas/paediatrica/v08_n2/pdf/a02v8n2.pdf
- Hernández I, Collado F, Cabrera E, Díaz Díaz O. Frecuencia de DM en familiares diabéticos insulinodependientes. Rev Cubana Endocrinol. 1997;8:62.
- Barone B, Rodacki M, Zajdenverg L, Almeida MH, Cabizuca CA, Varreto D, et al. Family history of type 2 diabetes is increased in patients with type 1 diabetes. Diabet Res Clin Pract. 2008;82(1)1-4.
- Alhone S, Korhonen S, Tapanainen P, Knip M, Veijola R. Extended family history of diabetes and autoimmune diseases in children with and without type 1 diabetes. Diabetes Care [Internet]. 2011 [citado 2 Jun 2014];34(1). Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3005485/
- Valdez R, Yoon PW, Liu T, Khoury MJ. Family history and prevalence of diabetes in the U.S. Population: the 6-year results from the National Health and Nutrition Examination Survey (1999–2004). Diabetes Care. 2007;30(10):2517-22.
- Lungdren VM, Andersen MK, Isomaa B, Tuomi T. Family history of type 1 diabetes affects insulin secretion in patients with ‘Type 2’ diabetes. Diabet Med. 2013;30(5):163-9.
- Rytkonen M, Moltchanova E, Ranta J, Taskinen O, Tuomilehto J, Karvonen M. The incidence of type 1 diabetes among children in Finland-rural-urban-difference. Health. 2003;9(4):315-25.
- Zipris D. Epidemiology of type 1 diabetes and what animal models teach us about the role of viruses in disease mechanisms. Clinical Immunology. 2009;131(1):11-23.
- Cabrera-Rode E. Diaz-Horta O. Rendon A. Molina G. Vera M. Licea Hernandez A. Orestes F. Prevalence of islet Cell Antibodies in diabetes mellitus and other diseases in Cubans Autoimmunity (ICA). Biomed Experts. 2012;126(1):7-10.
- Méndez P, Hernández R, Núñez M, Pérez C. Epidemiología de la diabetes mellitus tipo 1 en el Hospital Materno Infantil Bajadoz. Vox Paediatrica. 2005;13:31-8.
- Libman IM. Epidemiología de la diabetes mellitus en la infancia y la adolescencia: tipo 1, tipo 2 y ¿diabetes doble?. Rev Argent Endocrinol Metab [Internet]. 2009 [citado 5 Jun 2014];46(3). Disponible en: http://www.scielo.org.ar/scielo.php?pid=S1851-30342009000300003&script=sci_arttext
- Díaz O, Hernández I, Collado F. Comportamiento epidemiológico de la diabetes mellitus insulinodependiente en menores de 15 años, Cuba 1990-1995. Rev Cubana Endocrinol. 1997;8:62.
Indice Anterior Siguiente

